Анализ на ТОРЧ-инфекции при беременности: что из себя представляет это исследование, с какой целью сдается, как расшифровываются результаты? Какие ТОРЧ-инфекции сдавать при беременности? Как снизить вероятность заболеваемости инфекциями ТОРЧ-комплекса в период ожидания появления на свет ребенка?
Содержание
- ТОРЧ инфекции при беременности: что это
- ТОРЧ инфекции при беременности — токсоплазмоз
- ТОРЧ инфекции при беременности — краснуха
- ТОРЧ инфекции при беременности — цитомегаловирусная инфекция
- ТОРЧ инфекции при беременности — генитальный герпес
- Нужно ли сдавать при беременности анализ на ТОРЧ-инфекции
- ТОРЧ-инфекции при беременности: когда сдавать
- ТОРЧ-инфекции: проявления во время беременности
- Анализ на ТОРЧ-инфекции при беременности: расшифровка
- Вывод
ТОРЧ инфекции при беременности: что это
При планировании беременности парам рекомендуется сдавать анализ на инфекции ТОРЧ-группы.
Термин «ТОРЧ» (TORCH) был предложен в начале 70 годов прошлого века американским доктором Андре Намиасом и изначально включал в себя 4 заболевания:
- «To» — токсоплазмоз;
- «R» — краснуха (рубелла);
- «C» — цитомегаловирус (ЦВМ);
- «H» — герпес.
Позднее буква «O» стала трактоваться, как «other» — другие инфекции с вертикальным механизмом передачи от матери к ребенку (гепатит B, вирус Коксаки, сифилис, хламидиоз, ветряная оспа, инфекционная эритема, вирус Зика, человеческий Т-лимфотрофический вирус, ВИЧ).
Инфекции из группы ТОРЧ малоопасны для детского и взрослого населения, но крайне опасны для женщин в положении. Наихудший вариант — первичная встреча с инфекцией на ранних сроках беременности. Рецидив заболевания во время ожидания ребенка не настолько опасен, но также может повлечь за собой последствия для будущего малыша.
Анализ крови на ТОРЧ-инфекции при беременности проводится методом ИФА. В ходе исследования определяются наличие и количество антител IgM (иммуноглобулины, которые первыми начинают вырабатываться в ответ на инфицирование), IgG (иммуноглобулины, обеспечивающие длительную защиту от инфекции) к возбудителям болезней. В качестве материала для анализа используется венозная кровь.
ТОРЧ инфекции при беременности — токсоплазмоз
Болезнь, вызываемая паразитами токсоплазмами. В РФ примерно пятая часть жителей являются носителями токсоплазмоза.
Факторы, способствующие заражению токсоплазмозом при беременности
- Взаимодействие с животными-носителями токсоплазм. В народе бытует мнение, что заражение токсоплазмозом возможно только лишь при контакте с кошкой-носителем возбудителя, хотя в действительности источниками болезни, помимо кошек, являются кролики, собаки, грызуны и другие дикие и домашние млекопитающие (в общей сложности более 180 разных видов).
- Недостаточная гигиена после уборки кошачьих экскрементов.
- Употребление в пищу недостаточно термически обработанного мяса. Особенно опасны свинина, говядина, оленина, ягнятина.
- Употребление в пищу плохо помытых фруктов, овощей, зелени.
- Недостаточная гигиена после садово-огородных работ.
- Наличие токсоплазмоза у родителей.
- Гемотрансфузия, трансплантация.
Симптомы токсоплазмоза при беременности
- Для острого течения болезни характерны либо повышение температуры тела, спленомегалия, гепатомегалия, либо головные боли, рвота, судороги, парезы.
- Хроническому течению недуга свойственны повышение температуры тела в диапазоне 37,1–38 градусов, увеличение лимфатических узлов, гепатомегалия, головная боль, повышенная утомляемость. Возможны поражения сердца, глаз, других органов, систем.
- Недуг может протекать скрыто.
Последствия перенесенного при беременности токсоплазмоза
- При первичном контакте с токсоплазмами во время беременности или за 3–9 месяцев до ее наступления прогноз для эмбриона негативный.
- Заражение в первом триместре чревато выкидышем или развитием летальных патологий у плода.
- Заболевание токсоплазмозом во втором триместре грозит будущему ребенку серьезными проблемами с нервной системой, глазами, другими органами, выраженной умственной отсталостью.
- Заражение токсоплазмами в третьем триместре имеет менее грозные последствия для новой жизни, которые могут проявляться в латентной форме или вовсе отсутствовать.
Профилактика заражения токсоплазмозом при беременности
- Минимизация контактов с животными.
- Минимизация контактов с фекалиями кошек. Обязанности по уборке кошачьего туалета лучше возложить на другого члена семьи. В случаях, когда это не представляется возможным, туалет рекомендуется убирать в резиновых перчатках, сразу после дефекации животного, после уборки тщательно мыть руки.
- В почве токсоплазмы способны сохраняться годами, поэтому садово-огородные работы также рекомендуется отложить на период после родов либо осуществлять их в перчатках.
- Отказ от мяса с кровью, проб сырого мяса во время его приготовления.
- Тщательное мытье и обдавание кипятком перед употреблением фруктов, овощей и зелени.
ТОРЧ инфекции при беременности — краснуха
Возбудителем болезни является Рубелла вирус из семейства Тогавирусов, рода Рубивирусов. Инкубационный период длится до 2–3 недель. Зараженный в течение 3 недель опасен для окружающих (неделя до и 2 недели после появления сыпи).
Факторы, способствующие заражению краснухой при беременности
- Взаимодействие с больным человеком. Путь передачи вируса: воздушно-капельный.
Симптомы краснухи при беременности
- Повышенная температура тела.
- Головная боль.
- Увеличение заднешейных и затылочных лимфоузлов.
- Фарингит.
- Конъюнктивит.
- Пятнистая, незудящая сыпь, проходящая без пигментации и шелушения через 5–7 дней.
- Болезнь может протекать со смазанной симптоматикой или нетипичными проявлениями.
Последствия перенесенной при беременности краснухи
- Краснуха крайне опасна в первые 4 месяца гестации. Первичный контакт с вирусом в это время чреват множественными аномалиям развития младенца: катарактой, глухотой, пороками сердца.
Профилактика заражения краснухой при беременности
- Эффективной мерой по недопущению развития заболевания является вакцинация. Согласно национальному календарю, дети получают 2 дозы вакцины от краснухи: в 1 год и в 6 лет. Девочкам, не получившим этих прививок в детстве, рекомендуют вакцинироваться в пубертатном периоде или на этапе подготовки к беременности. Иммунитет вырабатывается на 15–20 день после вакцинации.
- При отсутствии иммунитета к заболеванию рекомендуется ношение маски в первом триместре беременности во время нахождения среди большого скопления детей.
ТОРЧ инфекции при беременности — цитомегаловирусная инфекция
Возбудителем заболевания является одноименный вирус из подсемейства бетагерпесвирусов, семейства герпесвирусов. Примерно половина от общего количества будущих мам ранее не сталкивалась с цитомегаловирусом, до 4% женщин заражаются болезнью уже будучи беременными.
Факторы, способствующие заражению ЦМВ при беременности
- Контакт с биологическими жидкостями больного человека.
- Половые контакты с зараженным человеком.
Симптомы ЦМВ при беременности
Болезнь может протекать:
- Бессимптомно.
- В виде ОРЗ: с повышением температуры тела, насморком, болью в горле, утомляемостью.
- В виде инфекционного мононуклеоза: с лихорадкой, поражением зева, воспалением лимфоузлов, спленомегалией и/или гепатомегалией.
Последствия перенесенного ЦМВ при беременности
- При первичном инфицировании вирус проникает в кровь у 3–4 из 10 беременных. Среди беременных, в чью кровь вирус все-таки попал, дети с врожденной ЦМВ-инфекцией родятся у 1–2 из 10 женщин.
- Чем меньше срок гестации, на котором произошло заражение, тем больше риск развития патологий: сенсоневральной тугоухости, ДЦП, умственной отсталости, хориоретинита, судорог.
- При активации старой инфекции или заражении новым типом ЦМВ проявления у матери и плода обычно отсутствуют. В редких случаях будущий ребенок может пострадать, но ущерб здоровью будет гораздо меньше, чем в случае с первичным заражением.
Профилактика заражения ЦМВ при беременности
- Избегание контактов с людьми, больными ОРЗ, соблюдение масочного режима в период роста заболеваемости.
- Использование отдельной посуды, индивидуальных гигиенических средств.
- Тщательное мытье рук после ухода за младенцем: смены подгузника, вытирания соплей, слюней, чистки игрушек.
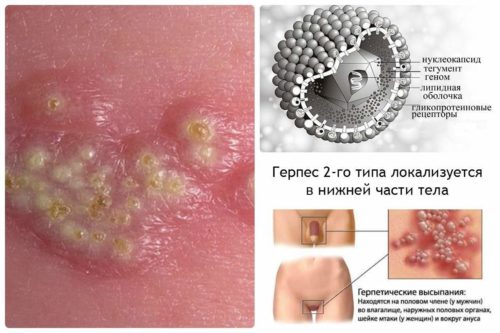
ТОРЧ инфекции при беременности — генитальный герпес
Лабиальный герпес, периодически проявляющийся появлением пузырьков на губах, не несет вреда беременным и их будущим детям — это было подтверждено в ходе многочисленных исследований. А вот генитальный герпес (ВПГ–2) может доставить неприятностей.
Факторы, способствующие заражению герпесом при беременности
- Взаимодействие с носителем вируса (половой, бытовой, воздушно-капельный пути передачи).
Симптомы генитального герпеса при беременности
- При первичном инфицировании зачастую поднимается температура тела, увеличиваются паховые лимфоузлы, болит голова, нарушается мочеиспускание, а на половых органах внезапно появляются болезненные зудящие язвочки. Однако инфицирование может также протекать бессимптомно.
- Для рецидива генитального герпеса характерно появление незначительного количества сыпи, проходящей в течение более короткого срока по сравнению с первичным инфицированием.
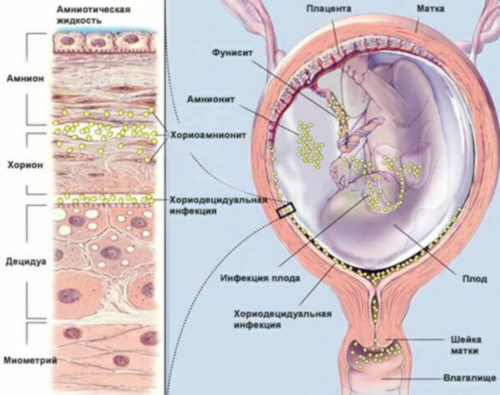
Последствия перенесенного генитального герпеса при беременности
- На ранних сроках внутриутробное инфицирование происходит крайне редко. Для плода наиболее опасным в плане заражения является 3 триместр.
- Внутриутробное инфицирование чревато кальцификацией пуповины, некрозами плаценты, водянкой или смертью плода. У выживших после внутриутробного заражения обычно наблюдаются гидроцефалия или микроцефалия, поражение глаз и кожных покровов (язвы, рубцы, пузырьки).
- Заражение будущего малыша во время самопроизвольных родов может иметь несколько проявлений:
- поражение глаз, полости рта, кожных покровов;
- поражение ЦНС. Ротовая полость, глаза и кожные покровы также могут быть затронуты, но необязательно;
- поражение ЦНС, глаз, кожных покровов и иных органов.
Профилактика заражения ВПГ-2 при беременности
- Отказ от случайных сексуальных контактов.
- Использование кондомов или фемидомов.
- Обработка антисептиками участков, на которые предположительно попал вирус.
Нужно ли сдавать при беременности анализ на ТОРЧ-инфекции
Если сдача анализа на инфекции ТОРЧ-комплекса не была осуществлена на этапе прегравидарной подготовки, то рекомендуется пройти данное исследование в период ожидания ребенка. Знание того, к возбудителям каких заболеваний у будущей матери отсутствует стойкий иммунитет необходимо для принятия мер по снижению риска заболеваемости конкретными инфекционными болезнями во время гестации.
ТОРЧ-инфекции при беременности: когда сдавать
Исследование на ТОРЧ-инфекции, как уже было сказано выше, лучше всего сдавать еще до зачатия, минимум за несколько месяцев до начала активного планирования. Это позволит извлечь максимум пользы из анализа: не допустить зачатие в период первичного инфицирования, пролечиться при необходимости, вакцинироваться при отсутствии иммунитета к Рубелле.
В период беременности анализ на ТОРЧ-инфекции также информативен. Рекомендуется сдавать его на максимально ранних сроках.
ТОРЧ-инфекции: проявления во время беременности
Клинические проявления — не слишком надежный критерий из-за того, что все болезни ТОРЧ-комплекса могут протекать со смазанной симптоматикой или и вовсе скрыто.
Анализ на ТОРЧ-инфекции при беременности: расшифровка
Токсоплазмоз
- Отсутствие антител IgM, IgG свидетельствует об отсутствии контакта с токсоплазмами.
- Обнаружение одних только IgM означает, что организм был заражен до 2 месяцев назад. Требуется дополнительное обследование.
- Обнаружение и антител IgM, и антител IgG означает, что с момента инфицирования прошло от 2 месяцев до полугода. Требуется дополнительное обследование.
- Наличие одних антител IgG означает, что у пациентки стойкий иммунитет к возбудителю болезни.
Краснуха
- Отсутствие иммуноглобулинов IgM и IgG свидетельствует об отсутствии контакта с Рубеллой. Необходимо соблюдать меры, направленные на профилактику болезни.
- Обнаружение только антител IgM говорит о недавнем инфицировании (не более 2 месяцев назад) и потребности в дополнительном обследовании.
- Обнаружение иммуноглобулинов IgM и IgG означает, что женщина была инфицирована вирусом краснухи от 2 до 6 месяцев назад. Есть потребность в дополнительном обследовании.
- Обнаружение только антител класса G говорит об иммунитете к заболеванию.
Цитомегаловирус
- Отсутствие антител класса M и G означает отсутствие контакта с цитомегаловирусом. Требуется применение мер по снижению риска заболеваемости.
- Обнаружение антител класса M говорит о недавнем (до полутора месяцев назад) инфицировании. Требуется дополнительное обследование.
- Обнаружение иммуноглобулинов IgM и IgG свидетельствует об инфицировании, случившемся от полутора до 4,5 месяца назад или активации старой инфекции. Также есть потребность в дополнительном обследовании.
- Обнаружение только антител IgG говорит о стойком иммунитете к болезни.
Герпес
- Отсутствие антител класса M и G означает отсутствие контакта с вирусом герпеса. Требуется применение мер по снижению риска заболеваемости.
- Наличие только иммуноглобулинов IgM говорит о том, что инфицирование случилось до полутора месяцев назад. Есть потребность в дополнительном обследовании.
- Обнаружение и IgM, и IgG означает, что первое взаимодействие с возбудителем случилось от полутора до 5 месяцев назад, а также активацию старой инфекции.
- Обнаружение одних антител класса G означает, что у организма есть иммунитет к возбудителю.
Носитель ТОРЧ-инфекции при беременности: что это
Хроническое носительство одной или нескольких инфекций из ТОРЧ-группы означает, что первичный контакт с возбудителем инфекции был давно, и организм успел выработать иммунитет.
Вывод
Первичный контакт с ТОРЧ-инфекциями во время беременности может иметь роковые последствия для ее ребенка. Коварство болезней из этой группы состоит в том, что их не всегда можно распознать по клиническим проявлениям из-за возможности скрытого или нетипичного течения. Точное заключение ставится после анализа крови на ТОРЧ-инфекции при беременности.
Для полноты картины важно определить наличие и антител класса M, и антител класса G при сдаче анализа на ТОРЧ-инфекции при беременности. Расшифровка результатов в противном случае будет затруднена.