С появлением беременности в организме женщины происходит кардинальная перестройка основных и второстепенных процессов жизнедеятельности. Отныне работа всех структур женского тела нацелена на обеспечение комфортных условий для развития плода. Также адаптационные изменения, динамику которых можно отследить по результатам клинического анализа, происходят в среде форменных элементов крови. В статье остановимся на вопросе, как ведут себя нейтрофилы в крови при беременности.
Содержание
Нейтрофилы — самая многочисленная разновидность лейкоцитов. В период гестации лейкоцитарная формула подвижна: для организма беременной женщины это является вариантом нормы. Те же самые показатели при нормальном (не беременном) состоянии организма обычно указывают на наличие патологии. Однако при определенном стечении обстоятельств сдвиг лейкоцитарных показателей в крови будущей мамы является симптомом той или иной болезни. Природу этих изменений врачи выясняют путем всестороннего обследования беременной женщины.
Нейтрофилы во время беременности: что это такое
Нейтрофилы (нейтрофильные гранулоциты) оберегают внутренние органы и системы организма от вредоносного действия бактерий, вирусов и паразитарных одноклеточных грибков. Производительность организма в отношении нейтрофилов впечатляет: ежеминутно в крови появляется 7 миллионов этих клеток.
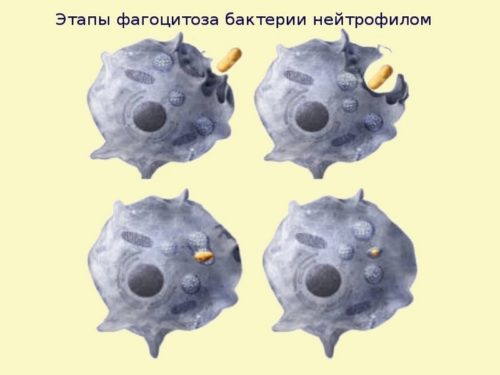
Источником нейтрофилов является красный костный мозг. Там они созревают, а затем просачиваются через капиллярные стенки в кровь, где находятся от 8 часов до 2 суток. Затем зрелые клетки перемещаются в ткани организма, где и выполняют свою основную функцию: обнаруживают патоген, поглощают его и подвергают необратимой деструкции, после чего погибают сами. Все воспалительные реакции в организме протекают с участием нейтрофилов. Они одними из первых сосредотачиваются у очага воспаления, где разворачивается настоящее поле боя: одна нейтрофильная клетка способна в один момент уничтожить около 30 опасных бактерий.
По уровню этого вида лейкоцитов врачи могут судить о наличии в организме пациента воспалительных и некротических патологий, инфекций грибковой природы и т.п. В некоторых запущенных случаях болезни нейтрофилы подвергаются деформации, и тогда имеет место явление токсической зернистости, которое можно наблюдать в микроскоп.
Нейтрофилы во время беременности: стадии созревания клеток
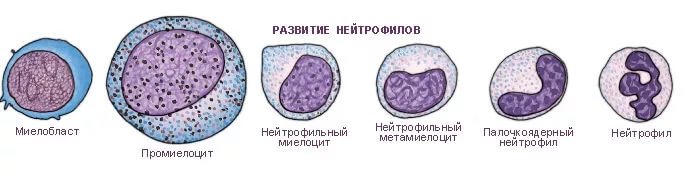
В жизненном цикле нейтрофила выделяют 6 стадий созревания. С первой по четвертую стадию «молодые» лейкоцитарные клетки находятся в костном мозге. В период с пятой по шестую стадию нейтрофилы, будучи уже «старыми», переходят в кровяное русло, где выполняют свое непосредственное предназначение. Если в крови обнаруживаются клетки первых четырех стадий развития, то сомнений не остается: организм борется с тяжелой инфекцией или имеется серьезное нарушение функции кроветворения.
Виды нейтрофилов по стадии зрелости:
- миелобласты (первичные фракции нейтрофилов);
- промиелоциты (клетки обрастают гранулами);
- миелоциты;
- метамиелоциты;
- палочкоядерные гранулоциты;
- сегментоядерные гранулоциты.
Нейтрофилы последних двух стадий — самые «старые». Сегментоядерные клетки реагируют на клетки патогена первыми и обычно сами справляются с опасностью. Но если инфекция протекает тяжело, к сегментоядерным нейтрофилам присоединяются палочкоядерные клетки, а через некоторое время недозрелые миелоциты и метамиелоциты. В крови здорового человека двух последних видов нейтрофилов нет, поскольку они полностью дозревают в костном мозге.
Для справки. Омоложение крови, то есть наличие в ней недозрелых нейтрофилов, называют сдвигом лейкоцитарной формулы влево. При сдвиге лейкограммы вправо кровь стареет: в ней наблюдается повышенное содержание зрелых сегментоядерных клеток.
Нейтрофилы при беременности: норма
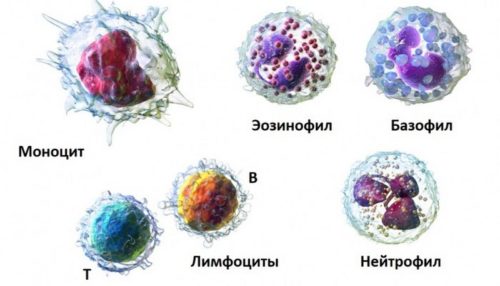
Подавляющее большинство лейкоцитов представлено сегментоядерными нейтрофилами. Эти клетки чутко реагируют на все изменения, что происходят внутри человека. А поскольку беременность «заставляет» организм работать в совершенно ином ритме, концентрация нейтрофилов повышается. Такую реакцию считают совершенно закономерной для будущей мамы.
Нормальные показатели элементов лейкоцитарной формулы в период гестации следующие:
- сегментоядерные клетки — 48 — 72%;
- палочкоядерные клетки — 1 — 6%;
- лимфоциты — 19 — 37%;
- моноциты — 3 — 11%;
- эозинофилы — 1 — 5%;
- базофилы — 0,5 — 1%.
Также концентрацию нейтрофилов оценивают по таким показателям:
- Абсолютная (абс) — число клеток в единице крови. Норма составляет 1,8-6,5 х 10⁹ на литр.
- Относительная — процент нейтрофилов от общего числа лейкоцитов. Норма — 48 — 72%.
Любые отклонения показателей нейтрофилов от нормы свидетельствуют о наличии определенных проблем со здоровьем у будущей мамы. Например, чрезвычайно высокая концентрация палочкоядерных нейтрофилов при беременности указывает на воспалительную реакцию. А вот насчет повышенных сегментоядерных нейтрофилов тревожиться не стоит, поскольку при беременности это норма.
Нейтрофилы повышены при беременности: что это значит
При выраженном повышении нейтрофилов беременной ставят диагноз «нейтрофилез». Чаще всего показатели титра лейкоцитарных клеток растут за счет увеличения числа сегментоядерных частичек. А поскольку нейтрофилы улавливают любые потенциально опасные изменения в организме женщины, причин такого увеличения очень много.
Почему повышаются нейтрофилы абс при беременности
В первую очередь количество клеток-защитников увеличивается из-за проникающих во внутреннюю среду организма инфекционных агентов: грибков, кокковой флоры, вирусов, энцефалитной инфекции. Чтобы обезопасить свою «территорию», нейтрофилы массово покидают костный мозг и купируют очаг воспаления. Когда процент опасных микроорганизмов снижается до предельно допустимого уровня, количество нейтрофилов приходит в норму.
В числе остальных факторов, провоцирующих резкое изменение показателей сегментоядерных клеток, остаются:
- деструктивные процессы в тканях (ожоги, внутренние кровоизлияния, ушибы, переломы костей);
- хирургические операции или хирургические манипуляции диагностического характера;
- отмирание ткани в результате гангрены, инсульта и пр.;
- интоксикация организма пищевого, химического или медикаментозного происхождения;
- сахарный диабет;
- аутоиммунные заболевания (например, красная волчанка, ревматоидный артрит);
- образование доброкачественных и злокачественных опухолей;
- острая аллергическая реакция;
- гормональная терапия.
Если происходит стремительное увеличение количества палочкоядерных нейтрофилов, значит, организм «объявляет» войну реактивному воспалительному процессу. В такой ситуации воспаление так быстро охватывает ткани, что зрелые клетки не могут эффективно его купировать, поэтому в ход идут молодые палочкоядерные нейтрофилы.
Число палочкоядерных частичек растет по следующим причинам:
- новообразования во внутренних органах;
- трофические язвы;
- нагноение в подкожных, мышечных или костных тканях;
- инфаркт миокарда;
- отравление тяжелыми металлами;
- перенасыщенность крови углекислым газом;
- потеря большого количества крови;
- выраженные психоэмоциональные переживания;
- воспаление легких;
- заболевания кожных покровов.
Как диагностируют нейтрофилез
Чтобы объективно оценить состояние и количество нейтрофилов у беременной, делают анализ крови абс, который отобразит их число на 1 л крови. Поводом для незамедлительного лечения будущей мамы является состояние, когда показатели нейтрофилов абс значительно превышают допустимый порог и составляют 20 х 10⁹ на литр.
В случае необходимости кровь будущей мамы также подвергают относительному анализу, результат которого покажет, сколько в ее организме молодых нейтрофилов. Если они присутствуют в крови, да еще и в большом количестве, налицо доказательство серьезной патологии, требующей немедленного лечения.
Чтобы проверить, не подвергается ли организм беременной женщины токсической атаке, в диагностику включают анализ мочи и анализ крови из вены. При наличии признаков конкретных заболеваний будущей маме также назначают УЗИ.
Последствия повышенных нейтрофилов при беременности
Если уровень защитных клеток организма не превышает верхнюю границу нормы, плод в безопасности. В этом случае такая картина демонстрирует лишь адекватную реакцию иммунной системы женского организма на появление ребенка. Однако при чрезмерном росте показателей, повышается вероятность кровотечения и ликвидации зародыша. Спасти беременность позволят только экстренные лечебные меры.
Лечение повышенных нейтрофилов при беременности
Специфического лечения нейтрофилеза нет, да и не всегда есть острая необходимость коррекции такого состояния. Если причина, по которой показатели нейтрофилов превысили норму, не представляет большой опасности для матери и плода, все лечебные мероприятия переносят на время после родов, а то и до естественного завершения лактации.
Симптоматическое лечение направлено на устранение первопричины, которая повлекла изменение показателей форменных элементов крови:
- Для подавления инфекционного процесса используют антибиотики, не способные проникнуть через плаценту к плоду. Самый безопасный период для медикаментозной терапии — 3 триместр, когда все жизненно важные органы и системы ребенка полноценно развиты.
- При наличии доброкачественного или злокачественного новообразования в организме женщины ждут рождения ребенка либо прерывают беременность сразу. Противоопухолевая лекарственная терапия оказывает тератогенный эффект на плод.
- В случае ожога или какой-либо травмы действия медиков направлены на устранение их разрушительных последствий.
- Если в организме будущей матери обнаружены отклонения эндокринного характера, обязательно проводят коррекцию дозировки препаратов, которые женщина, скорее всего, начала принимать еще до наступления беременности.
Нейтрофилы понижены при беременности: что это значит
Максимально допустимое снижение уровня нейтрофилов соответствует показателю 40%. Причинами уменьшения этих форменных элементов крови (нейтропении) являются следующие факторы:
- исчерпывание ресурсов иммунной системы вследствие длительной борьбы с серьезной воспалительной реакцией;
- иммунодефицит;
- обширное поражение различных органов и систем грибковыми микроорганизмами;
- глистная инвазия или наличие других паразитов в организме;
- генная мутация, результатом которой является наследственная нейтропения;
- частое рентгеновское исследование организма, химиотерапия, взаимодействие с облучающей аппаратурой по долгу службы;
- наличие химических токсинов и ядов в крови;
- самовольное медикаментозное лечение без ведома врача;
- протекание злокачественных процессов в красном костном мозгу.
Особенности диагностики при нейтропении
Наличие нейтропении обязывает будущую маму регулярно сдавать кровь на анализ. Динамика уровня нейтрофилов позволяет врачу судить об эффективности назначенного лечения: если количество защитных форменных элементов крови растет, терапия подобрана верно, в противном случае курс лечения будет изменен.
Случается, что лабораторные тесты показывают понижение нейтрофилов и одновременное повышение лимфоцитов. Это указывает на наличие инфекции вирусной природы в организме. Чтобы выяснить происхождение воспалительного процесса, женщине назначают анализ крови на общее число лимфоцитов и их абсолютное содержание.
Последствия пониженных нейтрофилов при беременности
Нейтропения не является заболеванием, поэтому само по себе это состояние не может навредить плоду. Опасность несет заболевание, которое вызвало понижение нейтрофилов. В этом плане наибольшую угрозу для внутриутробного развития ребенка представляют такие вирусные патологии, как корь, краснуха, ветрянка. От их воздействия плод приобретает различные врожденные болезни, аномалии и генные мутации. При таких обстоятельствах женщине рекомендуют прервать беременность.
Следующую группу потенциально опасных факторов при беременности представляют токсины. При пищевом отравлении недомогание помогут устранить специальные лекарственные средства. Плод при этом будет защищен от вредных токсинов плацентарным барьером. Совсем иначе обстоят дела при отравлении солями тяжелых металлов и химикатами, поскольку атаку продуктов их распада плацента сдержать не в состоянии. В результате плод плод рискует заполучить различные уродства, врожденные пороки развития, недостаточную работоспособность некоторых внутренних органов.
Лечение пониженных нейтрофилов при беременности
В рамках лечения первопричины, которая вызвала дисбаланс лейкоцитарных клеток при беременности, будущей маме назначают:
- Препараты местного действия для устранения признаков вирусной инфекции. Противовирусные средства женщине в положении противопоказаны.
- Сорбенты для устранения последствий пищевой интоксикации. Одновременно беременной рекомендуют пить много жидкости.
- При наличии опухоли или серьезного поражения красного костного мозга врачи не могут развернуть активное лечение, учитывая деликатное положение больной. Если решено сохранить беременность и дожидаться появления ребенка на свет, будущая мама будет до самых родов проходить различные лабораторные исследования, что позволит врачам пристально следить за динамикой развития заболевания.
Обратите внимание! От какой бы болезни и какими бы препаратами не лечилась беременная женщина, необходимо очень тщательно отслеживать развитие плода. Важное значение имеет все: как быстро он растет, нормально ли бьется его сердце, правильно ли функционируют его органы. Поскольку действующие компоненты некоторых препаратов способны миновать преграду в виде детского места, всегда есть риск навредить ребенку. Если опасность терапии подтверждается, ее сразу отменяют. К непосредственному лечению заболеваний женщины обычно приступают после завершения беременности.
Изменение баланса нейтрофилов на фоне гестации — важный диагностический показатель. В организме будущей матери что-то пошло не так, о чем ее тело спешит сообщить моментальной «перестройкой» форменных элементов крови. Чем раньше будет расшифрована та или иная симптоматическая картина, тем быстрее будущей маме будет оказана квалифицированная медицинская помощь.