Молярной беременностью (пузырным заносом, хорионаденомой) обозначают необратимые нарушения в развитии уже имеющегося плода или же его полное отсутствие на фоне реальных признаков беременности. Почему и как появляется серьезная патология, читайте в статье.
Содержание
Главной мишенью заболевания становится оплодотворенная яйцеклетка, от чего она перестает развиваться и полноценный эмбрион из нее не формируется. Плоду, которому не суждено было появиться, медицинская наука дала определение «моль» — отсюда и название патологии.
Вместо малыша на основе поврежденной яйцеклетки возникает скопление пузырчатой ткани, полости которой наполнены жидкостью. Сбой механизма развития беременности происходит вследствие генетической несовместимости мужской и женской половых клеток. Несмотря на то, что по признакам молярная беременность мало чем отличатся от нормальной беременности маленького срока, молярная всегда заканчивается выкидышем.
Молярная беременность: кто в группе риска
Нарушение беременности такого характера — большая редкость: 1 патология выпадает примерно на 1500 случаев.
По мнению врачей, следующие факторы в той или иной степени могут предопределить развитие молярной беременности:
- возраст. Согласно этому предположению, женщине младше 20 и старше 40 лет опасно беременеть, поскольку она находится на границе своих детородных возможностей. И в том, и в другом случае яйцеклетки, образно говоря, не идеальные — нет гарантии, что после оплодотворения они начнут развиваться должным образом;
- перенесенная ранее одна или несколько молярных беременностей. В случае одной молярной беременности в прошлом шансы повторно зачать, выносить и родить крепкого малыша довольно высокие (риск 1 — 2%). Если же позади две молярные беременности, риск такой же следующей увеличивается до 15 — 20%;
- национальность. Статистика уверяет, что азиатки в большей степени подвержены риску такой патологической беременности, чем женщины других национальностей.
Причины развития молярной беременности
Врачи до сих пор не могут с уверенностью сказать, что именно провоцирует такой серьезный сбой беременности в самом ее начале. Есть гипотеза, согласно которой молярная беременность развивается из-за острой нехватки каротина, предшественника витамина А.
Однако основную причину отклонения медики сегодня видят в нарушении передачи генетических сведений в момент оплодотворения яйцеклетки.
Молярная беременность может прогрессировать в двух вариантах:
- полная молярная беременность — оплодотворенная женская клетка развивается только из клеток отца. Этот тип патологии встречается чаще всего;
- частичная молярная беременность — оплодотворенная женская клетка продолжает развиваться из материнских и отцовских клеток, но количество последних преобладает.
Оба типа беременности считаются серьезными отклонениями. В норме природа наделяет зародыша набором из 23 материнских и 23 отцовских хромосом. При полной молярной беременности материнского материала нет вообще (хромосома либо теряется, либо «ломается»), но присутствуют 2 отцовские хромосомы. В этом случае эмбриона нет, а плацентарная ткань преобразуется в кисту, похожую на виноградную гроздь.
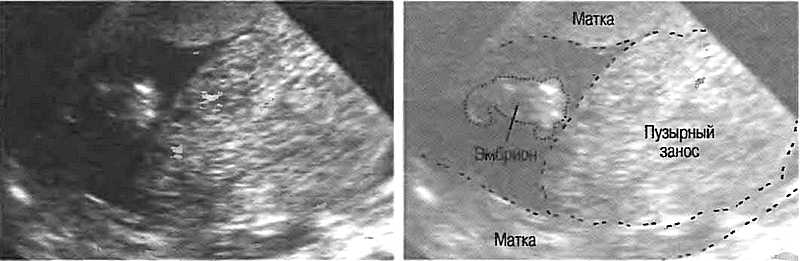
При частичной молярной беременности набор материнских хромосом полноценный — 23 пары. Однако хромосомы по отцовской линии удваиваются и вместо 23 присутствуют целых 46 пар. Это результат оплодотворения яйцеклетки двумя сперматозоидами или одним сперматозоидом с продублированным хромосомным набором. В таких условиях плацентарная ткань развивается на основе нормальной и аномальной ткани. Эмбрион присутствует, но вскоре перестает развиваться, поскольку оказывается изначально нежизнеспособным. УЗИ подтвердит его наличие, а также покажет околоплодную жидкость и плодовые оболочки.
На видео фрагменты УЗИ — полная и частичная молярная беременность соответственно:
Признаки молярной беременности
На первых порах молярную беременность не отличить от обычной. Со временем проявляются реальные симптомы патологии:
- выделение кровяных сгустков из половых путей, имеющих тенденцию в краткие сроки превращаться в сильное кровотечение. Такие «менструации» бывают постоянными или периодическими, цвет крови в разных случаях меняется от алого до коричневого. Согласно медицинской статистике, появление крови приходится в основном на промежуток с 6 по 12 неделю беременности;
- тошнота, которая периодически заканчивается рвотой (из-за высокого уровня хорионического гонадотропина человека);
- болезненные спазмы в животе;
- чувство сильного вздутия в области живота;
- увеличение живота в объеме. При молярной беременности матка растет быстрее, чем при обычной.
Если настоящая причина этих симптомов не установлена вовремя, состояние будущей мамы существенно ухудшается и врачи диагностируют у больной тяжелую преэклампсию.
Обращаем внимание беременных женщин на необходимость быстрого реагирования на появление любого количества крови из влагалища. Кровотечение не всегда указывает на развитие молярной беременности, тем не менее врачи всегда делают анализ крови для определения уровня гормона ХГЧ и проводят УЗИ матки. Эти мероприятия позволяют подтвердить или исключить опухоль хориона.
При молярной беременности уровень ХГЧ в женском организме выше нормы, установленной для определенного срока, а на мониторе аппарата УЗИ четко просматривается испещренная кистами опухоль, похожая на гроздь винограда.
Среди прочих признаков развития аномальной беременности отметим:
- стремительное увеличение матки в размерах — детородный орган распирают быстро растущие ткани хориального эпителия;
- нежизнеспособность плода, что выражается отсутствием сердцебиения;
- артериальная гипертензия, которой сопутствуют отечность и протеинурия (фиксируется уже после 20 недели беременности).
Задачи лечения молярной беременности
Замирание плода или его отсутствие на фоне развивающейся молярной беременности — очень опасное состояние для женщины. Как-то повлиять на ситуацию в домашних условиях невозможно, поэтому при появлении перечисленных выше тревожащих симптомов следует немедленно связаться с лечащим врачом. В таких случаях беременную кладут в стационар, после чего принимают решение о методе ее лечения.
Под лечением молярной беременности подразумевается проведение следующих манипуляций:
- кюретаж — операция, в ходе которой выскабливается полость матки;
- вакуум-экстракция под местной или общей анестезией — хирургическое вмешательство, которое, по сути дела, является мини-абортом.
В первые 7 дней после прерывания молярной беременности путем кюретажа у пациентки отслеживают динамику изменения концентрации ХГЧ в крови — уровень гормона должен падать. По этому показателю судят, полностью ли очищена матка от «больной» ткани. Когда анализ крови покажет полное отсутствие хорионического гонадотропина (в среднем на это уходит 2 недели), уровень гормона продолжат контролировать, но уже гораздо реже. Кровь на анализ нужно будет сдавать 1 раз в месяц в течение 1 года.
Выскабливание не гарантирует полного извлечения аномальной ткани из матки. У некоторых женщин в 11% случаев при частичной молярной беременности и в 29% случаев при полной молярной беременности в полости детородного органа впоследствии обнаруживаются фрагменты хорионаденомы. Такое состояние получило название устойчивой молярной беременности. Заболевание искореняют при помощи метода химиотерапии. К счастью, поврежденная ткань перерождается в злокачественную опухоль очень редко — гестационная хорионкарцинома встречается у 1 женщины из 40 тыс.
Снова планировать ребенка можно не ранее, чем через год после предыдущей молярной беременности. За это время гормона ХГЧ в организме женщины не станет, что послужит гарантией нормального оплодотворения яйцеклетки и формирования полноценного эмбриона.
Если забеременеть в течение года после прерывания молярной беременности, врач не сможет оценить эту ситуацию объективно: тяжело судить о механизме зачатия, не зная, содержала ли кровь гормон ХГЧ в момент слияния мужской и женской половых клеток. Одним словом, чтобы максимально снизить риск развития новой молярной беременности, с пополнением в семье следует повременить.
Профилактика развития молярной беременности
Несмотря на то, что истинные факторы, под воздействием которых зачатие искажается на генетическом уровне, до сих пор не установлены, врачи все же вывели общую формулу поведения, снижающую риск развития такой серьезной патологии.
На этапе планирования первой в жизни беременности, обратите пристальное внимание на то, что вы едите. В первую очередь рацион нужно обогатить продуктами с высоким содержанием каротина. После проникновения в женский организм это вещество превращается в витамин А.
На основе некоторых медицинских исследований было установлено, что нехватка витамина А повышает риск развития молярной беременности для женщины. Данное вещество обладает доказанной антиоксидантной активностью, поэтому обеспечивает организму защиту от агрессивного действия свободных радикалов. Свободные радикалы создают вокруг себя кислую среду, разрушая при этом здоровые клетки.
Насытить организм каротином поможет специальная витаминная диета. Женщине, планирующей беременность, каждый день следует кушать примерно по 4 порции таких продуктов (на выбор):
- морковь;
- абрикосы;
- спаржевая фасоль;
- брокколи;
- пекинская капуста;
- листья одуванчика;
- брюссельская капуста;
- репчатый лук;
- горох;
- кайенский перец;
- душица;
- сладкий перец;
- зелень петрушки;
- зелень шпината;
- тыква;
- кабачок;
- картофель.
Также меню незадолго до появления беременности стоит дополнить продуктами, в составе которых есть белки и фолиевая кислота (мясо птицы, яйца, рыба, овощи темно-зеленого цвета, брокколи, шпинат, бобовые).
Идем дальше. Мечтая о малыше, подумайте, прежде всего, о безопасных методах контрацепции. Несмотря на то, что взаимосвязь гормональных противозачаточных препаратов и молярной беременности так и не была установлена, некоторые врачи все же придерживаются мнения, что женскому организму довольно трудно восстановиться в краткие сроки после длительной гормональной блокады овуляции.
Чтобы максимально обезопасить себя от неприятных последствий в виде молярной беременности, откажитесь от гормональной контрацепции за 1,5 — 2 года до начала попыток зачать ребенка. Есть множество других способов предохранения от неожиданной беременности. Что именно вам подойдет — внутриматочная спираль, презервативы или диафрагма — определит гинеколог, у которого вы наблюдаетесь.
Профилактика молярной беременности, с которой женщина уже имела несчастье столкнуться, заключается в основательной и неспешной подготовке к следующей беременности. Возобновлять попытки зачать малыша можно не ранее, чем через 1 — 1,5 года после операции по удалению пузырного заноса. Именно столько времени потребуется травмированному ранее организму для реабилитации.
В это время важно следить за «поведением» ХГЧ. В норме вещество должно самоликвидироваться, но если анализы крови упорно сообщают о стабильной концентрации гормона или его повышении, то, скорее всего, пораженная аномалией ткань была удалена из матки только частично.
Когда произойдет долгожданное зачатие, следует непременно пройти ультразвуковое исследование на самых ранних сроках. Такая осторожность позволит убедиться, что на этот раз беременность обычная и с эмбрионом все в порядке.