HELLP (ХЕЛП)-синдром — необычное и очень опасное для беременной заболевание, которое развивается, когда на артериальную гипертензию, отеки и протеинурию у будущей мамы накладывается тяжелый гестоз. Расстройство диагностируют в основном после 35 недели гестации, когда до родов остается совсем немного времени. В группу риска попадают также роженицы, чью беременность омрачил поздний токсикоз. Наибольшей опасности подвергаются молодые мамы, поэтому они находятся под неусыпным врачебным контролем в первые 2-3 дня после появления ребенка на свет.
Содержание
- ХЕЛП-синдром при беременности: что говорит статистика
- Особенности происхождения ХЕЛП-синдрома при беременности
- Механизм развития ХЕЛП-синдрома при беременности
- Признаки ХЕЛП-синдрома при беременности
- Последствия ХЕЛП-синдрома для матери и плода
- Особенности диагностики ХЕЛП-синдрома при беременности
- Лечение ХЕЛП-синдрома при беременности
- Профилактика развития ХЕЛП-синдрома при беременности
В акушерстве и гинекологии замысловатая аббревиатура HELLP заключает в себе массу важной информации:
- Н — гемолиз;
- ЕL — высокая концентрация печеночных ферментов;
- LP — тромбоцитопения.
Изучение редкого синдрома насчитывает не один десяток лет: впервые это явление как патологию обозначил Дж. А. Притчард в 1954 г., затем Р. С. Гудлин и его помощники в 1978 году уловили связь необычных симптомов с преэклампсией при беременности. Наконец, в 1982 г. Л. Вейнштейн выделил синдром как отдельную болезнь.
Патология угрожает жизни беременной женщины: по мере развития недуга поражаются печень, почки, система крови, появляется диспепсия, боль в эпигастральной области и в правом подреберье, отечность, гиперрефлексия. «Поломка» свертывающей системы крови обрекает будущую маму на внезапное развитие кровотечений. Организм в это время переживает сильнейший стресс, находясь в условиях аутоиммунного сбоя. Рано или поздно внутренние компенсаторные механизмы перестают справляться с недугом и страшные симптомы начинают прогрессировать: не сворачивается кровь, не заживают раны, не останавливается кровотечение, «отказывает» печень.
ХЕЛП-синдром при беременности: что говорит статистика
Патология встречается довольно редко: всего в 5-10% случаев беременности с преэклампсией, однако жизней она забирает немало. В настоящее время материнская и перинатальная смертность остается очень высокой и составляет 75% и 79 случаев на 1000 новорожденных соответственно. Своевременное и грамотное оказание медицинской помощи беременной женщине, которая попала в беду, в большинстве случаев позволяет сохранить жизнь ей и ее малышу.
Особенности происхождения ХЕЛП-синдрома при беременности
На данный момент врачи доподлинно не знают, какие причины лежат в основе редкого синдрома. Вероятнее всего, предпосылкой для его развития можно назвать следующие факторы:
- генетически обусловленные нарушения в работе печени;
- формирование тромбов в сосудах печени;
- аутоиммунная реакция организма — наличие в крови антител с антитромбоцитарной и антиэндотелиальной активностью;
- разрушение тромбоцитов и красных кровяных телец;
- лимфопения (разрежение концентрации Т- и В-лимфоцитов в крови);
- нарушение баланса между простациклином и тромбоксаном;
- формирование иммуноглобулинов, настроенных агрессивно по отношению к клеточным структурам;
- лечение антибактериальными препаратами тетрациклиновой природы;
- токсический гепатит.
В группу риска по подверженности ХЕЛП-синдрому входят следующие категории беременных:
- женщины со светлой кожей;
- женщины возрастом от 25 лет;
- рожавшие больше двух раз;
- вынашивающие многоплодную беременность;
- будущие мамы, страдающие заболеваниями психосоматического происхождения;
- женщины, чья беременность осложнена эклампсией.
Механизм развития ХЕЛП-синдрома при беременности
ХЕЛП-синдром — тяжелейшее осложнение гестоза при беременности, которое возникает на почве сильной ослабленности материнского организма, из-за чего внутриутробное развитие ребенка оказывается под угрозой. Появлению патологии предшествует целая череда расстройств:
- яркое проявление гестоза;
- формирование иммуноглобулинов к тромбоцитам, кровяным клеткам и эндотелию сосудов;
- развитие аутоиммунной воспалительной реакции;
- склеивание тромбоцитов и деградация эритроцитов;
- наличие тромбоксана в кровотоке;
- отек мозга;
- внезапные приступы непроизвольных мышечных сокращений;
- гиповолемия, при которой кровь сгущается;
- фибринолиз;
- образование тромбов;
- поражение тканей печени и сердца.
На поздних сроках беременности увеличенная в несколько раз матка сильно давит на органы пищеварения, что, естественно, мешает ЖКТ нормально функционировать. Женщина при этом страдает от болезненного дискомфорта в эпигастральной области, тошноты, изжоги, метеоризма, рвоты, отеков, артериальной гипертензии. Когда такая симптоматика возникает очень стремительно, появляется серьезная угроза для жизни матери и плода. Так развивается ХЕЛП-синдром при беременности.
В данной патологии медики выделяют несколько основных компонентов:
- Гемолиз внутри сосудов. Происходит масштабное разрушение красных кровяных телец, на что указывает лихорадка, желтушность кожи, наличие крови в моче. Это состояние может стать причиной обильного кровотечения.
- Тромбоцитопения — уменьшение количества тромбоцитов в крови, что также вызывает спонтанную кровоточивость.
- Активация ферментов печени. Тревожный признак серьезных нарушений в организме. В норме печень вовлечена в дезинтоксикационную, иммунологическую и метаболическую деятельность, а также принимает участие в пищеварении и выделении продуктов обмена. Преэклампсия накладывает существенный отпечаток на показатели основных печеночных проб. Симптоматика патологического состояния представлена отеками и проявлениями диспепсии. Чтобы не допустить дальнейшего усугубления состояния беременной и тем самым спасти жизни матери и ребенка, женщину помещают в стационар.
Признаки ХЕЛП-синдрома при беременности
Основные симптомы расстройства проявляются постепенно либо нарастают стремительными темпами.
В числе первоначальных признаков отметим те, что связаны с астенизацией организма и гипервозбуждением:
- диспепсия;
- болезненные ощущения в подреберье правой части туловища;
- отечность;
- мигрень;
- хроническая усталость;
- «тяжелая» голова;
- миалгия, артралгия;
- двигательное беспокойство.
К сожалению, больные не всегда осознают всю опасность своего положения сразу, списывая тревожные симптомы на «капризы» беременности. Если вовремя не начать лечение, проявляются типичные признаки патологии:
- желтушный оттенок кожи;
- рвота кровью;
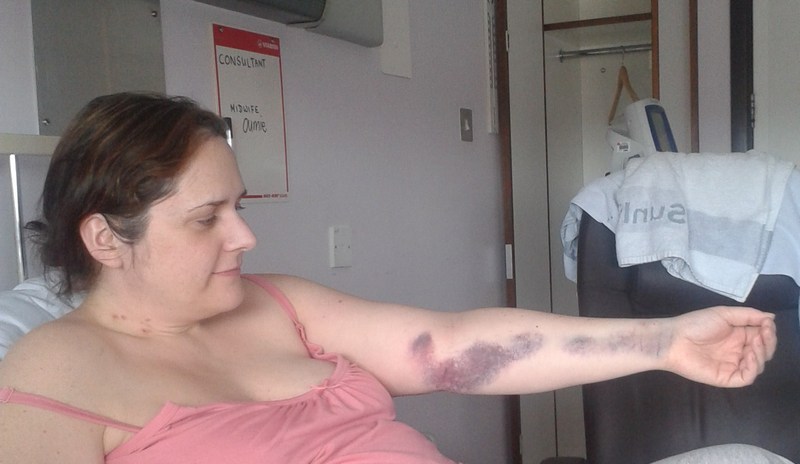
- большие синяки на месте инъекций;
- одышка;
- олигурия (уменьшение суточного объема мочи);
- гематурия (наличие в моче крови в количестве, превышающем физиологическую норму);
- протеинурия (наличие белка в моче);
- нарушения в сердечной деятельности;
- развитие синдрома спутанного сознания;
- снижение остроты зрения;
- общее лихорадочное состояние;
- приступы судорог;
- коматозное состояние.
Медицинская практика показывает, что профессиональную помощь беременной пациентке нужно оказать в ближайшие 12 часов после появления характерных для ХЕЛП-синдрома симптомов, в противном случае у больной развиваются опасные для жизни осложнения.
Последствия ХЕЛП-синдрома для матери и плода
Заболевание грозит женщине целым рядом осложнений в виде:
- острой легочной недостаточности;
- стойкого нарушения деятельности печени и почек;
- геморрагического инсульта;
- разрыва печеночной гематомы;
- кровотечения в брюшной полости;
- отслойки плаценты;
- судорожного синдрома;
- ДВС-синдрома;
- смертельного исхода.
Для плода осложнения ХЕЛП-синдрома также представляют большую опасность:
- ЗВУРП;
- асфиксия;
- лейкопения;
- нейтропения;
- омертвение тканей кишечника;
- внутричерепное кровоизлияние.
Особенности диагностики ХЕЛП-синдрома при беременности
Характерные признаки синдрома врач отмечает уже во время первичного осмотра беременной пациентки: у нее желтушные склеры и кожа, на теле присутствуют синяки, отеки, выражены тахикардия и учащенное поверхностное дыхание. При пальпации обнаруживается существенное увеличение печени в размерах. Показатели артериального давления и пульса также не соответствуют норме.
Большое значение в определении патологии имеют лабораторные методы диагностики:
- гемолиз красных кровяных телец — в крови обнаруживаются поврежденные эритроциты. Это провоцирует развитие синдрома диссеминированного внутрисосудистого свертывания, которое вызывает неконтролируемые акушерские кровотечения;
- Показатели СОЭ снижены, значения лейкоцитов и лимфоцитов при этом в порядке;
- активность АЛТ и АСТ повышена до 500 ЕД, показатели щелочной фосфатазы увеличены втрое;
- общее число тромбоцитов, белков и глюкозы снижено;
- значения креатинина и мочевины завышены, уровень билирубина в крови составляет более 20 мкмоль/л;
- протромбиновое время увеличено;
- анализ мочи также не соответствует норме: диагностируется гематурия, протеинурия, лейкоцитурия, олигурия.
При диагностике ХЕЛП-синдрома также используют инструментальные способы исследования:
- в ходе УЗИ органов брюшной полости обнаруживается субкапсульная гематома печени, перипортальное отмирание тканей и кровоизлияние;
- для уточнения состояния печени делают КТ и МРТ;
- диагностика глазного дна;
- УЗИ плода;
- кардиотокография (для определения маточного тонуса и ЧСС ребенка);
- допплерометрия плода (для анализа кровотока в сосудах).
Лечение ХЕЛП-синдрома при беременности
Спасением беременной от тяжелой патологии занимается целая команда специалистов в лице акушеров-гинекологов, реаниматологов, гепатологов и гематологов. Главные задачи лечения:
- нормализовать гомеостаз;
- восстановить функции внутренних органов;
- устранить гемолиз;
- предотвратить тромбообразование.
Все будущие мамы с признаками ХЕЛП-синдрома должны быть немедленно госпитализированы. Немедикаментозный подход к решению проблемы состоит в срочной стимуляции родов одновременно с проведением интенсивной терапии. Остановить дальнейшее развитие патологии и предотвратить появление осложнений можно только одним способом — за максимально короткий срок прервать беременность. С этой целью проводят экстренное кесарево сечение с применением эпидуральной анестезии, а в более тяжелых случаях — эндотрахеального наркоза.
При достаточно зрелой матке у беременной появляется возможность произвести ребенка на свет собственными силами, но с обязательным применением эпидурального наркоза. Если родоразрешение пройдет успешно, типичные симптомы патологии начинают постепенно исчезать, а показатели гемограммы со временем нормализуются. Число тромбоцитов возвращается к нормальному значению спустя 7-10 дней после родов.
Медикаментозная поддержка показана больной женщине до, в момент и после рождения малыша:
- введение кристаллоидных и коллоидных растворов: альбумина и гидроксиэтилкрахмала;
- введение тромбоконцентрата;
- вливание свежезамороженной плазмы;
- применение ингибиторов протеаз (Гордокс, Апротинин, Контрикал);
- гепатопротекторы (Фосфоглив, Эссенциале форте);
- глюкокортикоиды (Преднизолон, Бетаметазон);
- препараты против артериальной гипертензии (Капотен, Верапамил);
- иммунодепрессанты (Циклоспорин);
- антибиотики (Цефотаксим, Ципрофлоксацин, Офлоксацин);
- препараты поливитаминов.
В качестве вспомогательной терапии в период реабилитации применяют физиолечение: плазмаферез, ультрафильтрацию, гемосорбцию. Если программа лечения была составлена правильно, самочувствие роженицы приходит в норму через 3-7 дней после появления малыша на свет. Важно понимать, что ХЕЛП-синдром — приговор для беременности, поэтому пролонгировать ее до нужного физиологического срока не представляется возможным. Многопрофильная диагностика и адекватная современная терапия в настоящее время позволили снизить уровень смертности при ХЕЛП-синдроме на 25%.
Профилактика развития ХЕЛП-синдрома при беременности
Намеренной профилактики такого тяжелого заболевания, к сожалению, нет, то есть столкнуться с патологией в определенной степени рискует каждая беременная женщина. Однако общую профилактику никто не отменял! Целенаправленное укрепление здоровья и разумный подход к планированию ребенка и вынашиванию беременности существенно снижают риск пострадать от ХЕЛП-синдрома:
- своевременная диагностика и профессиональное лечение поздних гестозов;
- ответственная подготовка пары к зачатию ребенка (диагностика и лечение острых и хронических заболеваний, искоренение вредных привычек);
- постановка будущей мамы на учет до 12 недели беременности;
- регулярные визиты к гинекологу для планового осмотра;
- сбалансированное питание;
- регулярные физические тренировки, адекватные деликатному положению женщины;
- грамотное сочетание работы и отдыха;
- полноценный ночной сон;
- обеспечение ровного эмоционального состояния будущей мамы.
ХЕЛП-синдром — опаснейшее заболевание, «бич» для беременных женщин. Патология поражает все органы и системы организма, лишая несчастную энергии и сил, чтобы цепляться за жизнь. При этом существенно вырастает риск гибели ребенка в утробе матери. Чтобы не пострадать от ХЕЛП-синдрома и его последствий, беременной женщине нужно внимательно следить за своим самочувствием и выполнять все рекомендации лечащего врача.